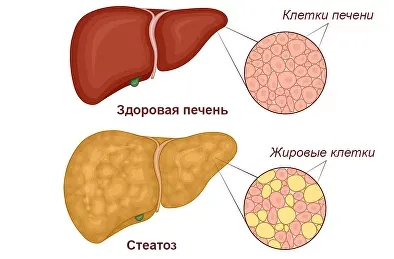
Неалкогольная жировая болезнь печени (НАЖБП) — хроническое заболевание метаболического генеза, при котором происходит накопление жиров в паренхиме органа, что может приводить к развитию гепатита, фиброза, цирроза и, в некоторых случаях, гепатоцеллюлярной карциномы.
Наиболее частыми формами патологии являются неалкогольный стеатогепатоз, который характеризуется стеатозом печени, затрагивающим более 5% печеночной паренхимы, без признаков повреждения гепатоцитов, и неалкогольный стеатогепатит — воспалительный процесс, протекающий с повреждением гепатоцитов на фоне стеатоза.
Согласно исследованиям DIREG 1 и DIREG 2, в которых приняли участие более 50 тысяч человек, неалкогольная жировая болезнь печени диагностируется у каждого третьего пациента, обращающегося к врачу общей практики. Установлено, что распространенность НАЖБП стремительно увеличивается с возрастом. Так, в группе пациентов от 12 до 17 лет заболевание выявлено только у 2,9% человек, а в группе от 60 до 69 лет — уже у 42,96% обследуемых. Максимальная распространенность неалкогольного стеатоза отмечена у пациентов в возрасте от 70 до 80 лет (34,26%), неалкогольного стеатогепатита — у пациентов от 50 до 59 лет (10,95%). Особую настороженность вызывает рост случаев заболевания в возрастной группе до 18 лет, что связано с увеличением числа детей, страдающих ожирением.
Этиология и патогенез НАЖБП
Основными факторами, которые способствуют развитию неалкогольной жировой болезни печени, в первую очередь выступают инсулинорезистентность, висцеральное ожирение и высокое содержание триглицеридов в крови. Среди других факторов риска также указываются:
- возраст старше 45 лет;
- длительный прием лекарственных средств с гепатотоксическим действием (глюкокортикоидов, НПВП, синтетических эстрогенов, тетрациклинов и ряда других препаратов);
- синдром мальабсорбции;
- быстрое снижение массы тела;
- липодистрофии;
- болезнь Вильсона–Коновалова.
Патогенез неалкогольной жировой болезни печени включает множество механизмов, связанных с висцеральным ожирением и инсулинорезистентностью: оксидативный стресс, эндотелиальную дисфункцию, хроническое сосудистое воспаление, изменение секреции гормонов жировой ткани — адипоцитокинов.
Многие исследователи рассматривают инсулинорезистентность как самостоятельный фактор, который провоцирует развитие и способствует прогрессированию заболевания. Сегодня есть множество научных данных, подтверждающих тесную взаимосвязь НАЖБП и инсулинорезистентности.
Другим фактором, играющим важную роль в возникновении неалкогольной жировой болезни печени, является нарушение секреции адипоцитокинов. Избыточная выработка адипоцитокинов и медиаторов воспаления при ожирении способствуют развитию инсулинорезистентности, а также оказывают самостоятельное влияние на процессы ангиогенеза и атерогенеза. Существует немало исследований, которые свидетельствуют о значительной роли адипонектина в развитии стеатоза и стеатогепатита. У пациентов с НАЖБП и ожирением уровень адипонектина значительно ниже, чем у пациентов с аналогичным индексом массы тела без НАЖБП, и отрицательно коррелирует с содержанием жира в печени.
В прогрессировании заболевания и развитии фиброза печени также участвуют различные факторы роста, стимулирующие хроническое воспаление и фиброгенез. В частности, установлено, что усилению образования коллагена и соединительной ткани в печени способствуют трансформирующий фактор роста-β (TGF-β), инсулиноподобный фактор роста (IGF-1), тромбоцитарный фактор роста (PDGF). В экспериментальных исследованиях указывается, что полиморфизм генов, которые участвуют в обмене глюкозы, липидов, воспалении и развитии фиброза, может повышать риск неалкогольной жировой болезни печени, независимо от наличия ожирения и сахарного диабета.
В последние годы в научных работах также активно обсуждается возможная роль микрофлоры желудочно-кишечного тракта в развитии неалкогольного стеатогепатита, что подтверждается данными некоторых экспериментальных исследований. Увеличение числа нормальной микрофлоры и/или появление патогенной флоры в тонком кишечнике в ряде случаев приводят к развитию синдрома избыточного бактериального роста и эндотоксемии. Высокий уровень эндотоксинов способствует нарушению проницаемости кишечного барьера и оксидативному стрессу в печени, который, в свой очередь, может запустить механизмы развития неалкогольного стеатогепатита.
Таким образом, патогенез неалкогольной жировой болезни печени достаточно сложен и включает различные механизмы. В нем участвуют инсулинорезистентность, уровень адипоцитокинов, медиаторов воспаления, состояние кишечной микрофлоры и многие другие факторы, поэтому исследования механизмов патогенеза НАЖБП в настоящее время продолжаются.
Клинические проявления НАЖБП
Неалкогольная жировая болезнь печени, как правило, характеризуется бессимптомным течением и часто обнаруживается случайно в ходе исследования органов брюшной полости. Большинство пациентов не предъявляют жалоб, либо их жалобы неспецифичны. На патологию печени могут указывать:
- астенический синдром: слабость, повышенная утомляемость, нарушение сна;
- диспепсический синдром: метеоризм, тошнота, нарушения стула;
- болевой синдром: тупые боли и/или тяжесть в правом подреберье.
По мере прогрессирования патологического процесса, обычно на стадии цирроза печени, появляются симптомы, указывающие на развитие печеночной недостаточности и портальной гипертензии. У 50–75% пациентов с неалкогольной жировой болезнью печени при пальпации обнаруживается увеличение органа.
Диагностика НАЖБП
Диагноз НАЖБП является диагнозом исключения и может быть поставлен в тех случаях, когда в ходе обследования пациента выявляются признаки печеночного стеатоза, но отсутствуют другие причины, способствующие накоплению жира в печени. Так, для постановки диагноза НАЖБП в первую очередь необходимо исключить злоупотребление алкоголем, прием гепатотоксичных препаратов, вирусные и аутоиммунные гепатиты, наследственные патологии, протекающие с поражением печени.
Лабораторная диагностика
Среди лабораторных методов для диагностики НАЖБП наиболее важное значение имеют исследование печеночных трансаминаз и исследование показателей липидного и углеводного обмена:
- Исследование печеночных трансаминаз. Согласно данным клинических исследований, повышение уровней АЛТ и АСТ отмечается у 20% пациентов со стеатозом печени и у 70% — с неалкогольным стеатогепатитом. При стеатогепатите, как правило, уровень АЛТ превышает показатель АСТ, а преобладание уровня АСТ в сочетании с ожирением может свидетельствовать о наличии тяжелого фиброза и цирроза печени. У 30% обследованных с НАЖБП также отмечается повышение ГГТП (гамма-глютамилтранспептидазы) – фермента печени и поджелудочной железы, активность которого в крови повышается при заболеваниях печени и злоупотреблении алкоголем.
- Исследование показателей липидного и углеводного обмена. У подавляющего большинства пациентов с неалкогольной жировой болезнью печени выявляются различные метаболические нарушения, например, такие как: дислипидемия, гипертриглицеридемия, нарушенная толерантность к глюкозе, гиперинсулинемия, инсулинорезистентность. Указанные нарушения, как правило, носят сочетанный характер и нарастают по частоте и выраженности по мере прогрессирования патологического процесса.
С целью дифференциальной диагностики НАЖБП и гемохроматоза дополнительно врач может назначить исследование уровня железа и ферритина сыворотки крови.
Инструментальная диагностика
К инструментальным методам диагностики НАЖБП относятсяУЗИ, магнитно-резонансная томография и эластография печени:
- УЗИ печени. Чувствительность и специфичность ультразвукового исследования печени составляют 60–94% и 88–95% соответственно и снижаются по мере увеличения индекса массы тела и степени стеатоза до 49 и 75%.
- МРТ печени. Магнитно-резонансная томография печени с контрастированием позволяет количественно оценить степень выраженности жировой инфильтрации органа.
- Эластография печени. Метод ультразвуковой оценки эластичности тканей с использованием УЗИ-аппарата со специальным датчиком помогает определить плотность печени, выявить признаки фиброза и стеатоза, оценить степень патологических изменений.
По методу формирования изображения Эластография печени подразделяется на две группы: с использованием сдвиговой волны (эластография сдвиговой волны) и с использованием анализа деформации тканей (компрессионная эластография).
В Медицинском центре «Невроцель» эластография печени проводится на японских аппаратах УЗИ экспертного (премиального) класса HITACHI ARIETTA, позволяющих выполнять на одном конвексном датчике оба типа эластографии: SWM (Shear Wave Measurement) эластометрию сдвиговой волны и RTE (Real-Time Tissue Elastography) компрессионную эластографию.
Оценка эластичности ткани печени дает врачу важную информацию о здоровье органа, помогает спрогнозировать дальнейшее развитие заболевания и, что важно, позволяет оценить результат проведенных терапевтических мероприятий.